こんにちは、在宅専門薬剤師のやくたろです。
普段、薬局のカウンターで処方箋を受け取っている薬剤師のみなさんにとって、「往診同行」という言葉は少しハードルが高く感じられると思います。
「先生の横で何をすればいいの?」「邪魔だと思われないかな?」 そんな不安を抱えるのも無理はありません。
しかし、今後は保険点数(診療報酬)においても往診同行の評価が具体化されていく流れにあります。
突然「明日から行ってきて」と言われてパニックにならないよう、今のうちに現場で本当に必要な動き方をマスターしておきましょう。
この記事では、普段から往診同行をおこなっているやくたろが実際に現場で培った「医師との信頼関係を築くコミュニケーション」や「嫌われないためのルール」をお伝えします。
1. 「往診同行」は個人宅と施設と分けて考えると良いです。

薬剤師の往診同行には、大きく分けて2つのパターンがあります。
個人宅での往診同行
患者さんのご自宅に伺う場合、基本的には医師と時間を合わせてピンポイントで合流する形になります。
実際には往診の先生はルートを決めて次々に個人宅を診察されますので、具体的にその患者さんのところに到着するのが何時になるのかは断定できません。
あらかじめ数時間余裕を持ってスケジュールを合わせてください。

かなり時間に余裕を持って到着し、到着したら薬歴を書いていたりなど、何か作業をして待っているのが良いかと思います。
施設での往診同行
有料老人ホームなどの施設では、1〜3時間ほどかけて10名〜20名の患者さんをまとめて診察することが多いです。
現場の看護師さんやヘルパーさんとの連携も鍵となってきます。
医師の先生よりも先に到着して、施設の方や看護師さんから情報を事前に聞いておくとスムーズな往診同行となります。
また、外用薬や頓用薬のチェックも医師の先生が到着する前に済ませると都合が良いです。
2. まずはここから!クリニックへの「同行依頼」の切り出し方


「同行したいけれど、どう切り出せばいいかわからない」という相談をよく受けます。
まずは往診クリニックの先生に、「診察に同行させていただけないでしょうか?」とストレートに打診してみましょう。(受付の事務員さん越しにお伝えください)
この時のポイントは、あまり「薬局側の立場として、言いたいことを言ってやるぞ」といった高圧的な態度を見せないことです。
- 「現在の患者さんの状況や、外用薬の使用状況をリアルタイムで共有したい」
- 「ぜひ先生の診察を見学させていただき、勉強させてほしい」
というニュアンスで伝えるのがベストです。
実は、診察の手順をしっかり見たいという熱意のある薬剤師は、医師から見れば非常に頼もしい存在です。
「熱意があるな」と感じてもらえるだけで、同行のハードルはグッと下がります。
3. 往診同行時での鉄則:絶対に守るべき「2つの注意点」


診察中、薬剤師が絶対にやってはいけないこと、逆に気をつけるべきことが2つあります。
ここを間違えると、一瞬で「もう来なくていいよ」と言われてしまいます。
① 医師の「診察」を邪魔しない
当たり前のように聞こえますが、現場では意外とできていない人がいます。
- 聴診器の時は「無音」を徹底する: 先生が聴診器を当てている間は、わずかな物音もノイズになります。
会話を止めるのはもちろん、メモを取るペン音や衣擦れの音にも細心の注意を払いましょう。 - プライバシーの配慮(ドア閉め): 施設の場合、居室に入ったら必ずドアを閉めます。
患者さんのプライバシーを守る行動は、医療従事者として基本中の基本です。
② 【最重要】医師の「診断」に横から口を出さない
これは薬剤師が最もやりがちな、そして最も危険なミスです。
「医師の仕事は診断、薬剤師の仕事は薬学的なことのみ」という境界線を絶対に越えてはいけません。
- 「これは副作用ですね」と断定しない: 患者さんの前で「この薬のせいでフラついてますね」などと断定するのはNGです。
診断を下す責任はすべて医師にあります。 - 責任感の所在を履き違えない: もしあなたが「〇〇病だと思います」と言って、それが間違っていた場合、責任を取るのはあなたではなく医師です。
横から意見を言うことは、医師の専門性を侵す行為になりかねません。
医師と険悪になるかどうかの分かれ道は、この「話し方」ひとつで決まります。
【やくたろ流言い換え】
「これは副作用です」→ 「〇〇の可能性(副作用の可能性など)は考えられるでしょうか?」このように、質問や提案の形で聞けば、医師も「うーん、どうだろうね」と検討しやすくなります。たとえ医師が「わからないね」と言っても、深追いしてはいけません。
4. 医師に「同行してもらって良かった」と思われる3つのポイント


医師に喜ばれる薬剤師は、以下の3つのポイントを押さえています。
① 現場の声(ヘルパー・家族)を代弁する
医師は権威があるため、現場のヘルパーさんやご家族は「こんな小さなこと、先生に言ってもいいのかな……」と遠慮して黙っていることがよくあります。
そこで薬剤師が「クッション役」になります。
事前に聞き取っておいた「実は最近、少し飲み込みにくそうにされています」「保湿剤が足りなくて困っているようです」といったささいな情報を先生に伝えましょう。
医師からすれば「そんな情報、自分では聞き出せなかった。教えてくれてありがとう」となるわけです。
② 外用薬の残量を正確に伝える
医師のカルテ操作において、外用薬の増減や残数確認は意外と手間な作業です。
「ヒルドイドはあと半分残っています」「湿布は前回の分が余っているので、今回は不要です」と診察のその場で伝えるだけで、医師の入力作業が劇的にスムーズになります。
③ 「なぜ飲めないのか」を具体的に解説する
単に「コンプライアンス不良です」と報告書に書くのではなく、同行時に直接伝えます。
- 「この錠剤が大きいので、本人さんが嫌がっています」
- 「このお薬を飲むと、少し胃がムカムカするそうです」
このように「うまくいかない理由」を具体化してあげると、医師は「じゃあ剤形を変えようか」「薬を変えようか」と次の判断を瞬時に下せます。
5. 往診同行中に検査値やバイタルチェック、処方箋の追記などを行う


診察中、薬剤師は基本はただ立っているだけでいいのですが、処方箋の追記などを依頼されたらそれに応える場合が多いです。
また、検査値やバイタルを見て気になるところは先生に「このままでいいですか?」と確認してもいいと思います。
検査値とバイタルサインのダブルチェック
往診では、血液検査の結果やバイタルデータ(血圧、体温、SpO2など)がその場で共有されることが多いです。
- バイタルの変化に敏感になる:
医師も当然チェックしていますが、多忙な中で「いつもより血圧が低すぎる」といった微細な変化を見逃してしまうこともあります。(だいたい100/50以下なら声をかけています)
そんな時は「先生、今日は血圧が少し低めに出ていますが、降圧剤はこのままにしておきますか?」と優しく声をかけるのがプロの仕事です。 - 「腎機能」は薬剤師の聖域:
eGFRなどの数値が出た時は、今の薬の用量が適切か即座に確認しましょう。
「この腎機能だと、あのお薬は減量が必要かな?」と頭の中でシミュレーションしておくのです。
処方箋の追記・修正のルール
現場では「あ、この薬も追加しておいて」と医師から処方箋の追記を頼まれることがよくあります。
この場合、医師の目の前で内容を記載して確認し、その場で医師の印鑑やサインをもらうという形をとりましょう。
往診のあとで電話だけかかってくる場合もありますが、その際は疑義照会として記載すれば良いでしょう。
クリニックによっては、変更点をあとでFAXしてくれる場合もありますので、その点はクリニックさんのやり方に合わせてあげると良いと思います。
6. 紙の本は薬局に置いていけ!電子薬歴・スマホを武器にする「IT活用術」


往診同行において、重い「今日の治療薬」を持ち歩くのは非効率の極みです。
必要なのは「物理的な本」ではなく「一刻も早く情報にたどり着く技術」です。
会社用デジタルデバイスを「最強の辞書」にする
個人情報の観点から、会社支給のデバイスの使用が無難です。
どうしても会社支給されないようでしたら、個人のをしっかりと管理して使うしかないかと思います。
- ポータブル薬歴への即時アクセス:
先生から「この薬、いつから飲み始めたっけ?」「前回の変更は何だっけ?」と聞かれた時、5秒以内に答えられないと同行の意味が半減します。
リモートで薬歴が見られない環境なら、前回の処方内容をスクショやPDFで手元に置いておきましょう。 - スマホメモ帳アプリの活用:
診察中の変更点や気づきは、スマホのメモ帳に打ち込むのが最速です。後で薬歴を書く時のベースにもなります。
電子薬歴に直接書けるといいですが、電子薬歴ソフトによっては入力や確定に時間がかかる場合もあります。 - ブックマークの整理:
添付文書検索、ガイドライン、腎機能別用量表などは、ブラウザのお気に入りに整理しておき、ワンタップで開けるように訓練しておいてください。
ポータブル電子薬歴はソフトによって使いづらい
ポータブル電子薬歴はソフトによってですが、使い勝手が悪いものも存在します。
入力するのに複雑なパスワードが要求されたり、入力と確定にソフトの動きを待たなければならないことも多いです。
正直、手書きやスマホメモの方が早いというのが実感です。
以下は電子薬歴を導入してうまくいかなかったケースなどについてです。


7. 現場で神扱いされる「薬剤師の七つ道具」


往診の現場は、想像以上にスピーディーです。医師は1件あたり8〜10分程度で診察を回ることを目標にしているケースも多く、その短い時間に膨大な情報が飛び交います。
そのスピードについていきながら、薬剤師としての価値を出すためには、「道具」と「準備」がすべてと言っても過言ではありません。
①会社用スマホ&モバイルバッテリー
本編でも触れましたが、スマホはもはや最強の医療機器です。
- 神ポイント:
添付文書の確認、腎機能による用量調整の計算、代替薬の確認。
医師から「この薬使いたいんだけど、1日1回でいいんだっけ?」と聞かれた際、即座に用法と用量(腎機能や年齢に応じて)提示できる薬剤師は感謝されます。 - 予備電源:
往診中に電池が切れるのは致命的です。
モバイルバッテリーをバッグに忍ばせておくことで、あなたの「情報インフラ」を最後まで維持してください。
② クリップボード&患者リスト


バラバラの紙資料を抱えて往診するのは素人です。
- 神ポイント: A4のクリップボードに、当日の「往診患者リスト」と「前回の変更点まとめ」をセットしておきます。これにメモを挟み込むことで、どんな場所でも安定して文字が書ける環境を確保します。
- 工夫: リストにはあらかじめ「今回確認したいこと(残薬や副作用の有無)」を空欄で作っておくと、聞き漏らしがゼロになります。
③4色ボールペン(ジェットストリーム一択)
  | 三菱鉛筆 4色ボールペン ジェットストリーム 0.7 透明ブラック 書きやすい SXE450007T.24 新品価格 |
往診現場は情報の濁流です。これを整理するのに多機能ペンは必須です。
- 神ポイント:
【赤】:処方変更、アレルギー、即時対応事項
【青】:医師の所見、次回の検査予定
【緑】:施設・家族からの要望
なぜジェットストリームか?: 現場は立ちながらの筆記も多く、手早くなめらかに書ける「低粘度インク」が絶対条件。
後で報告書を書く時、色分けされたメモがあれば記憶を掘り起こす時間が半分以下になります。
④ 半錠カッター:その場で「減量」を完結させる
  | 大同化工 錠剤はさみお薬チョッキン 1個 (x1) HC-100 新品価格 |
「今日からこの薬、半分にしましょう」という指示が出た時、普通の薬剤師なら「一旦持ち帰って、明日お届けします」と言ってしまいます。
しかし、デキる薬剤師は半錠カッターを取り出し、その場で解決します。
- 神ポイント: 現地にある一包化された錠剤を袋の上から、あるいは取り出してサッと半錠にします。袋に残った半分をセロハンテープで封印すれば、「明日を待たずに今夜から」適正な用量で服用を開始できます。
- アドバイス: 特に血圧薬や精神科薬の微調整時に、このスピード感は医師に非常に重宝されます。
⑤ ペンチ
「急に飲み込みが悪くなった。今すぐ粉砕して飲ませたい」という切実な場面。ここで活躍するのが小型のペンチです。
- 神ポイント:
一包化の袋の上から錠剤をパキパキと砕くことで、即席の粉薬(あるいは粗粉砕)を作ります。
もちろん「粉砕不可の薬剤(徐放錠など)」ではないことを、あなたがその場で即座に鑑別することがセットです。 - 注意点: 正確な粉砕機ではありませんが、緊急時の「現場対応力」としては最強です。専用の「錠剤粉砕ペンチ」を用意しておくと、より衛生的でスマートです。
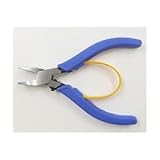  | SHINRYO(シンリョウ) 錠剤ペンチ 1個入(カバー付) 177810 新品価格 |
⑥ セロハンテープ&ホッチキス
これらは在宅における「処方修正ツール」です。
- 神ポイント(テープ):
処方が中止や変更になった際、一包化の連なりから該当の薬だけを抜き出し、変更し、テープで補修します。
見た目は多少手作り感が出ますが、現場では「誰が見ても中止だとわかること」が最優先。
ヘルパーさんが迷わない環境をその場で作るのです。 - 神ポイント(ホッチキス):
頓服薬をシートごと一包化にとじたり、退院薬を用法ごとにまとめたり。
バラバラになりがちな薬を「ひとまとめ」にする力は、多職種連携において絶大な安心感を与えます。
⑦ ハサミ:予備を含めて2本あった方が良い
当たり前すぎて見落としがちですが、ハサミの出番は無限にあります。
- 神ポイント: 処方変更に伴う一包化のカット、ヒートの切り分け。とにかくないと非常に困るので、紛失や汚れを考慮して「予備を含めて2本」持っておくと良いでしょう。
- 選び方: 100均の先が丸いタイプがおすすめです。
8. 「急ぎ」に備える!持ち歩くべき予備薬剤

往診の現場では「今すぐ始めてほしい薬」があります。特に以下の薬剤は、10〜20錠ほどバッグに入れておくと重宝されます。
- 抗生剤(主要なもの): 感染症の疑いがある場合、1分1秒でも早く開始したいもの。
レボフロキサシン、セフカペン、セファクロル、セファレキシン、アモキシシリン、オーグメンチンがよく出るイメージです。
βラクタムは蜂窩織炎やただの傷など、好気性菌や市中感染症でよく使います。
オーグメンチン+サワシリン=オグサワで肺炎などの呼吸器感染でよく出るイメージがあります。
レボフロキサシンは嫌気性菌などスペクトル広めで、肺と泌尿器の移行性が高いのでその辺の感染症でよく使います。
マクロライドとかテトラサイクリンも持ってはいますが、それほど頻度は多くないと感じます。(地域性?)
- 解熱鎮痛剤(カロナールなど): 痛みや発熱への即時対応用。
カロナールは200mg、300mg、500mgを揃え、ロキソニン錠くらいあった方がいいかもしれません。


これらを医師の指示のもとその場で提供し、処方箋に後追いで記載することで、「動ける薬剤師」としての地位を確立できます。
他にも、血圧薬・糖尿病薬・利尿剤・シップ・塗り薬もあった方が良いでしょう。
しかし、これは薬局と在宅の距離で決まるため近ければ一旦薬局に戻った方が効率的な場合もあります。
予備薬剤が多いと期限チェックなどの管理が大変になるため、ある程度必須薬剤を絞ることをお勧めします。
※私は個人的にパレートの法則を活用し、その薬局の緊急薬の頻度上位20%だけ持つようにしています。
上位20%の品目で80%の急配対応が可能となるという考えです。


9. おわりに:往診同行は「薬剤師の価値」を最大化するステージ


往診同行は、単なる「外回り」ではありません。医師、看護師、ヘルパー、そして患者さんとご家族。全員が揃う唯一の場所で、薬の専門家としてリーダーシップを発揮できる最高のステージです。
最初は緊張して、先生の後ろをついて歩くだけで精一杯かもしれません。
でも、今回紹介した道具を揃え、スマホで素早く情報を引き出し、医師の「診断」をリスペクトしながら提案を続けてみてください。
気づけば先生から、「今日の往診、薬剤師の○○さんは来る? 来てくれるなら心強いんだけどな」と言われるようになります。
その一言が、在宅薬剤師としての何よりの報酬だと私は思います。
慣れないうちは失敗もするでしょう。
でも、目の前の患者さんのためにテキパキと動こうとするあなたの姿は、必ず周囲に伝わっています。一緒に頑張りましょう!







コメント